Cenni storici di Medicina Subacquea e Iperbarica

di Antonello Sanna
La prima testimonianza di un’arcaica forma di camera iperbarica ci viene descritta nel “Libro dei Re” dal poeta persiano Firdusi. Il poeta narra che Alessandro Magno nel 332 a.c. durante l’assedio della città di Tyre, l’attuale Tiro, volle immergersi nelle acque dell’Egeo per osservare il mondo marino. Per realizzare questa esperienza fece costruire una speciale botte, larga 3,70 m e alta 2 m, resa stagna con il bitume, rafforzata con lastre di bronzo e dotata di portelli di vetro che consentissero di osservare l’ambiente subacqueo.
La campana di vetro venne denominata “Skaphe andros”, letteralmente “uomo barca”. Una volta realizzato lo Skaphe Andros fu imbarcato su una nave fenicia e portato sul luogo dell’immersione.
Il giorno della prova in mare lo Skaphe Andros venne rifornito di viveri, lampade ad olio e tuniche per il freddo. Alle dieci del mattino entrarono nella botte Alessandro Magno e Nearco, il comandante della flotta greca. La botte venne immersa in mare opportunamente zavorrata e sostenuta da robuste funi. L’immersione durò fino a notte, dopodiché Alessandro ordinò la risalita.
La leggenda narra che Alessandra Magno rimase terrorizzato alla vista di un mostro marino che si era messo di fronte alla sua botte. La passione di Alessandro Magno per il mondo subacqueo gli venne ispirata da Aristotele, del quale fu discepolo. Il filosofo greco era anche un appassionato del mondo sommerso e tra un ragionamento sull’etica e una disquisizione sulla metafisica gli parlò dell’idea di mettere a punto applicazioni pratiche come le campane subacquee calafatate per le immersione dotate di canne collegate alla superficie per permettere il ricambio d’aria a chi si trovava all’interno.
Alessandro Magno durante l’assedio di Tiro riuscì a portare le sue navi dentro il porto grazie all’impiego di una speciale squadra di subacquei che rimosse le catene e gli altri ostacoli che gli assediati avevano posto a difesa della città. Questi soldati, che i romani presero ad esempio per fondare lo speciale corpo degli “Urinatores”, riuscirono ad immergersi per lunghi periodi respirando da speciali sacche realizzate con stomaci animali e gonfiate d’aria.

L’immagine che accompagna il testo descrive l’immersione di Alessandro Magno con lo Skaphe Andros. L’illustrazione è tratta dall’opera Roman d’Alexander, una raccolta di leggende sulla vita di Alessandro Magno. Il testo è un apocrifo falsamente attribuito a Callistene (II sec.), l’autore è spesso citato come “pseudo Callistene”. L’opera venne tradotta poi in latino alla fine del sec. III da Giulio Valerio Polemio (Res Gestae Alexandri Magni
Nel 1662 si devono al medico ed ecclesiasta inglese Nathaniel Henshaw i primi studi di medicina iperbarica. Il medico inglese, incuriosito da come le variazioni della pressione barometrica dalla montagna al mare influenzassero la guarigione delle patologie, fece realizzare una camera stagna che prese il nome di “Domicilium di Henshaw”, dove poter creare per mezzo di un mantice d’organo con valvole di controllo del flusso d’aria, sia le condizioni iperbariche che ipobariche.
Anche se le teorie di Henshaw non avevano una base medico-scientifica, egli ritenne che in presenza di condizioni iperbariche si potessero trattare le patologie acute mentre ricreando delle condizioni ipobariche, dunque con un’aria più rarefatta, si potessero trattare le patologie croniche ed in particolare varie affezioni a carico dei polmoni. Henshaw fu autore del trattato “Aero-Chalinos” o registro dell’aria (1664) riguardante l’aria e il suo valore terapeutico.
Gli studi di Henshaw caddero nel dimenticatoio per tanti anni a causa della scarsa considerazione che le sue teorie ebbero in ambito medico.

 Dopo gli studi iniziali di medicina iperbarica condotti da Henshaw nel 1662 bisogna attendere i lavori di Joseph Priestley e Antoine Laurent Lavoisier alla fine del XVIII sec. per poter conoscere gli effetti dell’ossigeno (scoperto da Priestley nel 1774) e le basi fisiologiche dell’iperbarismo.
Dopo gli studi iniziali di medicina iperbarica condotti da Henshaw nel 1662 bisogna attendere i lavori di Joseph Priestley e Antoine Laurent Lavoisier alla fine del XVIII sec. per poter conoscere gli effetti dell’ossigeno (scoperto da Priestley nel 1774) e le basi fisiologiche dell’iperbarismo.
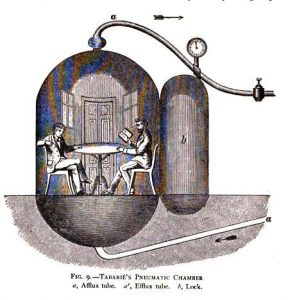
Nel XIX sec. in Francia la medicina iperbarica suscitò di nuovo interesse in ambito medico-scientifico grazie agli studi dei medici francesi Tabarie (1832), Junod (1834) e Pravez (1837) con la creazione di camere iperbariche per “Le Bain d’air comprimé” (i bagni d’aria compressa), trattamenti eseguiti in camere iperbariche compresse tra le 2 e le 4 ATA quale panacea per molte affezioni tra le quali una varietà di malattie polmonari come la tubercolosi, la laringite, la tracheite, la pertosse e patologie non apparentemente correlate come la sordità, il colera, il rachitismo, la menorragia e la congiuntivite.
Nel XIX sec. si diffusero presto in Francia le camere iperbariche portatili per favorire il trattamento dei pazienti a domicilio.
Prima dell’avvento delle camere iperbariche portatili molti americani si erano recati in Francia per usufruire dei “Bagni d’aria compressa” nelle camere iperbariche concepite secondo gli studi condotti tra il 1832-37 dai medici francesi Tabarie, Junod e Pravez.
Nella foto è presente uno dei primi modelli di camera iperbarica portatile sorta in Francia nel XIX sec.

Agli albori della medicina iperbarica uno degli studi più importanti fu quello condotto nel 1879 dal medico francese J.A. Fontaine, il quale pensò di concepire una sala operatoria all’interno di una camera iperbarica trasportabile che pressurizzata con aria sino a 2 ATA per mezzo di un compressore ad azione manuale.
A quei tempi la principale causa di morte in sala operatoria era dovuta alle infezioni causate dalle pessime condizioni igieniche.
J.A. Fontaine effettuò con successo oltre 20 interventi chirurgici in camera iperbarica; inoltre fu il primo a somministrare in ambiente iperbarico come gas anestetico il protossido d’azoto.
Il medico francese dimostrò come nei pazienti operati in iperbarismo vi fosse una più rapida rimarginazione delle ferite e nessuna insorgenza di infezioni. Nella camera iperbarica pressurizzata con aria a 2 ATA, con la pressione parziale dell’ossigeno doppia rispetto alle naturali condizioni ambientali, si creava un ambiente asettico con un’azione batteriostatica e battericida contro l’insorgenza dei batteri anaerobi; inoltre le condizioni iperbariche favorivano un’efficacia più prolungata del gas anestetico.
Fontaine, forte del successo di questi interventi, pensò di ideare un grande anfiteatro iperbarico per eseguire gli interventi chirurgici capace di ospitare 300 pazienti. Il progetto non venne mai realizzato.
Il medico francese morì in seguito ad un incidente durante uno dei suoi esperimenti.
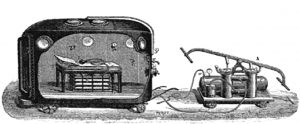
Fontaine’s mobile operating room (1879)
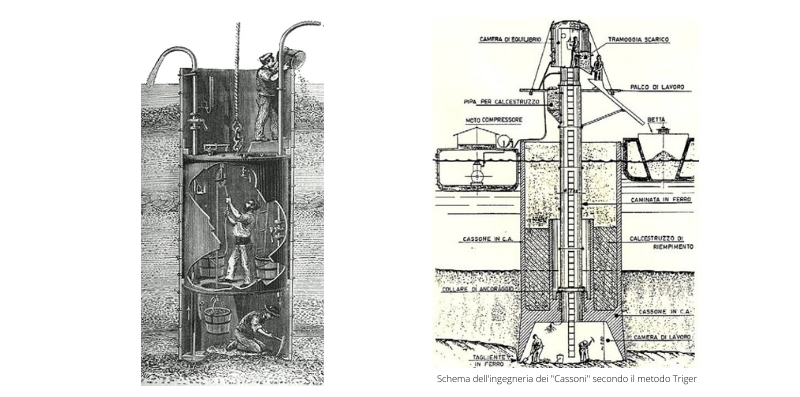
Si deve all’ingegnere italiano Jean-Baptiste De Voglie, al secolo Giovanni Bentivoglio, la svolta nelle lavorazioni nel sottosuolo. Nel 1733 fu il primo a sperimentare il metodo dei cassoni per costruire le fondamenta del ponte di Saumur (Francia).
Il cassone era una struttura cilindrica aperta in basso e immersa in acqua. Inizialmente era realizzato in legno e al suo interno veniva pompata aria compressa a una pressione superiore rispetto al peso della colonna d’acqua al fine di eliminare l’acqua e la sabbia in modo che gli operai potessero eseguire gli scavi al suo interno sotto pressione.
Tuttavia le fondamenta realizzate all’epoca usando il metodo sperimentale dei cassoni erano poco profonde e durature.
Nel XIX sec. l’ingegnere francese Jacques Triger sviluppò e migliorò l’ingegneria dei cassoni anche grazie alle nuove evoluzioni tecnologiche. Nel 1839 per eseguire gli scavi in una miniera di carbone sul fondo del fiume Loira venne adottato per la prima volta il cassone realizzato in cemento armato all’interno del quale lavoravano dei compartimenti pneumatici in lamiera pressurizzati con aria respirabile dove gli operai accedevano e uscivano mediante un compartimento di trasferimento per raggiungere il fondo del cassone ed eseguire lo scavo.
Gli operai che scavavano nei cassoni erano costretti a lavorare in spazi angusti, sempre a contatto con il fango e con turni di lavoro massacranti; inoltre le rapide e frequenti decompressioni dettero origine a una patologia che inizialmente fu chiamata “La malattia dei Cassoni”, la cui patogenesi era allora sconosciuta.
Fondamentali furono gli studi iniziati nel 1854 dal fisiologo e politico Paul Bert che dimostrò che la “Malattia dei Cassoni” era causata dall’azoto che veniva assorbito dai tessuti durante l’immersione e che veniva rilasciato dai tessuti sotto forma gassosa per le rapide decompressioni. La “Malattia dei Cassoni” prese poi il nome di “Malattia da Decompressione (MDD)”.
Nel 1870, quando iniziarono i lavori per le fondamenta del ponte di Brooklyn con il metodo dei cassoni pneumatici vennero registrati negli operai che lavoravano nei cassoni circa 100 casi della “Malattia dei Cassoni”.
Durante i lavori per la costruzione del ponte ci furono 27 morti accertate per la maggior parte causate dalle embolie.
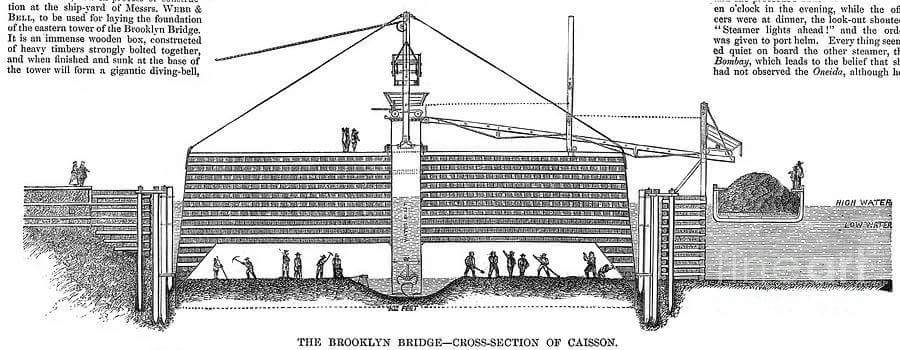
Disegno dei cassoni pneumatici utilizzati per la costruzione delle fondamenta del ponte di Brooklyn.
Nel 1854 il fisiologo e politico francese Paul Bert fu il primo a studiare la “Malattia dei Cassoni” alla quale erano spesso soggetti gli operai che lavoravano sotto pressione nei cassoni per i lavori del sottosuolo sino alla profondità di 40-60 m, realizzati secondo le evoluzioni ingegneristiche di Jacques Triger. Questi sintomi patologici, inspiegabili a quel tempo, andavano dal dolore articolare fino a gravi disturbi neurologici che in molti casi portavano alla morte.
Paul Bert dimostrò che in fase di immersione i tessuti dell’organismo assorbivano una quantità di azoto disciolta nel sangue e che in fase di risalita il gas inerte veniva rilasciato dai tessuti al sangue allo stato gassoso sotto forma di bolle.
Paul Bert concluse che: “I gas che compongono l’aria interagiscono chimicamente col corpo e proporzionalmente alla pressione”.
Egli determinò che l’Azoto assorbito dal corpo umano e sottoposto a pressione quasi sempre forma delle bolle quando la pressione viene a diminuire (lo aveva sperimentato anche Robert Boyle nel ‘600). Paul Bert sostenne la necessità che gli operai che uscivano dai cassoni facessero una più lenta decompressione per poi essere ripressurizzati velocemente in una camera iperbarica che egli stesso costruì insieme al medico Denis Jourdanet al fine di rompere le bolle d’azoto presenti nel sangue.
Inizialmente il processo di ricompressione veniva eseguito con aria e gli operai una volta usciti nella camera iperbarica ripresentavano di nuovo i sintomi della malattia da decompressione.
Nel 1878 pubblicò il libro “La Pression barométrique” in cui descrisse le basi
patogenetiche della “malattia dei cassoni” e cercò di indicarne la prevenzione ed i rimedi.
In particolare osservò come la respirazione di ossigeno attenuasse la sintomatologia degli operai affetti dalla malattia dei cassoni. Nelle sue osservazioni e sperimentazioni sulla respirazione si imbatté anche negli effetti tossici dell’ossigeno respirato ad alte pressioni parziali (Effetto Paul Bert).
Nel suo lavoro scientifico descrisse con vari esperimenti gli eventi causati negli esseri umani dalle variazioni della pressione atmosferica e della pressione parziale dell’ossigeno, esponendo in dettaglio gli effetti fisiologici causati della mancanza di ossigeno (ipossia) e dell’eccessiva esposizione all’ossigeno (iperossia).
Ancora oggi la crisi iperossica, ovvero la tossicità dell’ossigeno a carico del sistema nervoso centrale, è definita con il nome di “Sindrome di Paul Bert”.

Nel 1906 il governo britannico commissionò a John Scott Haldane, fisiologo e inventore scozzese, uno studio per comprendere la patogenesi della diffusa “Malattia dei Cassoni” alla quale erano spesso soggetti gli operai che lavoravano nei cassoni per la realizzazione delle fondazioni del sottosuolo.
Haldane era conosciuto a quei tempi per gli studi sulla respirazione e sugli eteri.
Definì le proprietà dell’ “Effetto Haldane” secondo il quale il legame chimico tra l’ossigeno e l’emoglobina (ossiemoglobina, HbO2) rendeva più acida l’emoglobina rendendo meno favorevole il legame tra l’emoglobina e l’anidride carbonica (carbaminoemoglobina, HbCO2) favorendo lo spostamento dell’anidride carbonica dal sangue agli alveoli e il suo rilascio a livello alveolare.
Fu anche l’inventore della maschera antigas nella Prima Guerra Mondiale.
Basandosi sulla legge di Henry che regola la solubilità dei gas nei solventi dimostrò che la causa della malattia da decompressione era dovuta ad una non corretta decompressione.
Nel 1908, coadiuvato dai suoi collaboratori Arturo E. Boycott e Guybon C. Damant, pubblicò il lavoro scientifico “The Prevention of Compressed-air Illness” sulla malattia della decompressione facendo riferimento in camera iperbarica agli innumerevoli esperimenti condotti sulle capre. Schematizzò i tessuti dell’organismo secondo compartimenti o gruppi di tessuti, ognuno con il proprio semi-periodo, ovvero quell’insiemi di tessuti che hanno simili caratteristiche rispetto alla velocità di assorbimento e rilascio del gas inerte. La saturazione di un compartimento è considerata praticamente raggiunta dopo 5 semi-periodi. Stabilì il principio più importante, quello del rapporto di sovra-saturazione critica, detto rapporto di Haldane, così chiamò il massimo valore ammissibile della variazione di pressione alla quale può essere sottoposto l’organismo umano per non riportare incidenti. Il metodo per evitare la malattia da decompressione è quindi legata alla proprietà dei tessuti umani di tollerare un livello di tensione del gas inerte superiore alla pressione ambiente, entro il limite del rapporto critico. Realizzò le tabelle di decompressione con procedure d’immersione ad aria sino a 65 m.
Le tabelle di decompressione di Haldane vennero adottate dalla Marina Militare Reale Britannica e nel 1912 dalla US.Navy.

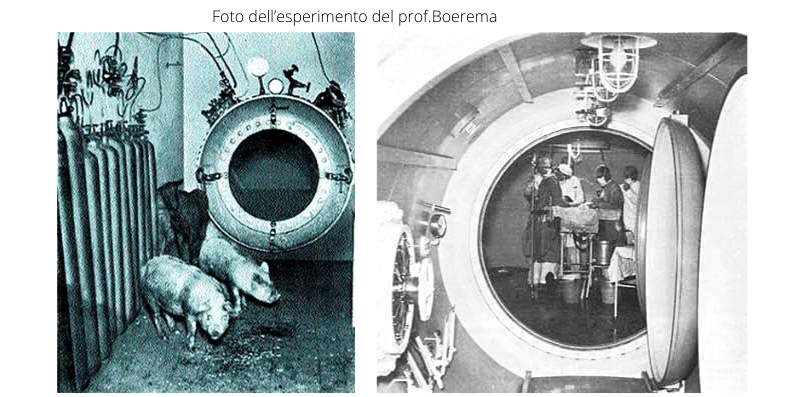
Il prof. Ite Boerema, illustre cardiochirurgo e fisiologo di Amsterdam, fu il primo a sperimentare il meccanismo di azione dell’ossigenoterapia iperbarica pubblicando i risultati nel celebre articolo scientifico “Life without blood – Vita senza sangue” (1960).
Per eseguire l’esperimento adoperò alcuni maialini privati chirurgicamente dei globuli rossi e li mise in una camera iperbarica pressurizzata con ossigeno puro a 3 ATA insieme al necessario per la loro sussistenza.
I maiali seppur anemizzati riuscirono a sopravvivere 1 settimana nelle condizioni di iperbarismo.
Questo fu possibile grazie alla legge fisica di Henry, formulata da William Henry nel 1803 che regolamenta la solubilità dei gas nei liquidi.
«Se un gas esercita una pressione sulla superficie di un liquido vi entra in soluzione finché in quel liquido avrà raggiunto la stessa pressione che esercita sopra di esso»
A temperatura costante, la solubilità di un gas è direttamente proporzionale alla pressione che il gas esercita sulla soluzione. Il liquido si definisce saturo quando avrà raggiunto la stessa pressione del gas che esercita una pressione su di esso.
P = KC
In cui P è la pressione del gas sulla soluzione, C è la concentrazione fisica del gas nella soluzione e K è detta “Costante di Henry”, una costante tipica del rapporto gas-solvente.
In natura quando respiriamo siamo costantemente soggetti alla Legge di Henry.
La respirazione di ossigeno ad elevate pressioni parziali in camera iperbarica (un ambiente pressurizzato) permette di veicolare e sciogliere fisicamente una maggior quantità di ossigeno nel plasma, la parte liquida del sangue formata soprattutto di acqua e nel quale sono sospesi gli elementi cellulari: globuli rossi, globuli bianchi e piastrine, con l’ossigeno non legato all’emoglobina, quel pigmento dei globuli rossi che conferisce il caratteristico colore rosso al sangue ed è responsabile del trasporto dell’ossigeno molecolare dai polmoni ai tessuti dell’organismo e dell’anidride carbonica dai tessuti ai polmoni.
In camera iperbarica i maialini respirarono ossigeno puro a 3 ATA, il plasma venne fisicamente saturato di ossigeno e la frazione molare di ossigeno disciolto nel plasma (non legato all’emoglobina) fu talmente elevata da rendere totalmente obsoleta la presenza dei globuli rossi, riuscendo a mantenere efficienti tutte le funzioni vitali nonostante i maialini fossero stati anemizzati.
Al termine dell’esperimento i maialini vennero di nuovo iperfusi con i globuli rossi e continuarono a vivere.
Questo esperimento ebbe grande rilevanza mondiale e pose le basi fisiologiche per gli studi dell’attuale medicina subacquea ed iperbarica.
Il Dr. Orval J. Cunningham, professore associato di chirurgia e presidente del Dipartimento di Anestesia presso il Medical Center dell’Università del Kansas, fu considerato all’epoca uno straordinario osservatore clinico. Ai tempi dell’influenza spagnola negli Stati Uniti (1918-1920), il Dr. Cunningham osservò che la morbilità e la mortalità della pandemia erano maggiori nelle aree di alta quota, come il Colorado, rispetto alle regioni costiere e ipotizzò che potesse influisse un fattore barometrico; inoltre notò dei miglioramenti clinici nei pazienti che si trasferivano da Denver a Kansas City. In qualità di anestesista, Cunningham conosceva la legge di Dalton e il suo effetto sulle pressioni parziali dei gas e riteneva che l’unica variabile significativa fosse data da un aumento della pressione parziale dell’ossigeno al diminuire dell’altitudine. Cercò di determinare se ulteriori aumenti della pressione dell’aria ambiente, oltre la normale pressione atmosferica, potessero produrre un effetto clinicamente significativo. Per indagare su questo aspetto prese in prestito una camera iperbarica da un appaltatore di lavori subacquei locali e la installò presso il centro medico dell’università. Nel 1918 questa prima camera iperbarica ebbe un successo immediato. Cunningham trattò diversi ammalati di influenza spagnola e affermò di aver salvato la vita a due pazienti in gravi condizioni, cianotici e in coma. È importante sottolineare che Cunningham non adoperava l’ossigeno puro. Riuscì a realizzare questi benefici clinici con il semplice aumento della pressione dell’aria della camera iperbarica con conseguente aumento della pressione parziale dell’ossigeno per effetto della legge di Dalton. Una notte tuttavia un guasto tecnico provocò la perdita di pressione della camera iperbarica e la morte di tutti i pazienti. Questa tragedia non scoraggiò il Dr. Cunningham e anzi provò il trattamento iperbarico per una lunga lista di malattie: pneumonia, diabete mellito, ipertensione, anemia perniciosa, sifilide, artrite, carcinoma che riteneva fossero causate da infezioni o malattie anaerobiche e curabili con trattamenti iperbarici. Ci fu molto scetticismo da parte della classe medica sulle sue affermazioni. Tra i pazienti trattati a Kansas City ci fu anche un paziente uremico, l’industriale milionario “Baron of Bearings” Henry Timken. Dopo che Cunningham “salvò” Timken da una crisi uremica, nel 1926 l’industriale finanziò con 1.5 milioni di dollari la costruzione di una grande “sfera d’acciaio”, The Cunningham Sanitarium, un ospedale iperbarico di 20 m di diametro, sviluppato in 5 piani e del peso di 900 t. La più grande camera iperbarica realizzata nella storia.
L’ospedale iperbarico fu realizzato a Cleveland, Ohio, a otto miglia a est del cuore industriale di Cleveland, vicino alla East 185th Street al 18485 di Lake Shore Boulevards. La camera iperbarica venne ideata dal medico Orval J. Cunningham, finanziata dall’industriale Henry H. Timken, proprietario del Timken Roller Bearing Co. di Canton, OH, e progettata dal capo ing. Alois Hauser della società di Timken.
L’ospedale iperbarico dopo un anno di lavori ad opera della Melbourne Construction Company venne inaugurato il 1 Dicembre 1928. Fu concepito con 350 oblò e 38 stanze per ospitare sino a 40 pazienti. Gli ambienti interni vennero realizzati con notevole sfarzo, senza risparmiare ogni forma di lusso. I trattamenti iperbarici divennero presto la terapia di moda per le persone di elevato cetto economico. Questa maestosa “sfera d’acciaio” destò grande scalpore agli occhi dell’opinione pubblica durante gli anni della Grande Depressione unita allo scetticismo della classe medica.
La camera iperbarica era pressurizzata con aria respirabile sino alla pressione di 2 ATA e si accedeva ad essa tramite un compartimento di trasferimento.
Orval J. Cunningham si basò sulla teoria che la respirazione di aria “pulita” a 2 ATA, con la pressione parziale dell’ossigeno doppia rispetto alla naturali condizioni atmosferiche, potesse curare molte malattie che riteneva causate dai batteri anaerobi. Il Dr. Morris Fishbein, editore del “Journal of Medical Association” e “The Bureau of Investigation of the American Medical Association” (AMA) chiesero più volte al Dr. Cunningham di documentare le sue affermazioni sull’efficacia della terapia iperbarica. A parte un breve articolo nel 1927, Cunningham non fece alcun tentativo per descrivere o discutere le sue teorie mediche nella letteratura medica. L’American Medical Association mise in guardia i pazienti di diffidare delle sue affermazioni. Un articolo pubblicato sulla rivista “Journal of the AMA” censurò duramente la sua pratica medica. In seguito il medico venne radiato dall’American Medical Association.
Nel 1934, 5 anni dopo l’inaugurazione, Orval J. Cunningham fu costretto a vendere la camera iperbarica a causa dei notevoli costi di gestione e della grave crisi economica. Negli anni successivi cambiò diversi proprietari senza mai diventare un investimento economico producente.
Infine, il 31 Marzo 1942, su ordine del “Consiglio di guerra degli Stati Uniti” la camera iperbarica venne smantellata ed il metallo del valore di soli $25.000 utilizzato per lo sforzo bellico.
Nel 1950, nel terreno su cui sorgeva la “sfera d’acciaio”, venne edificata la scuola privata cattolica St. Joseph High School, ora Villa Angela-St. Joseph High School.
Se questa camera iperbarica fosse ancora esistita sarebbe diventata probabilmente un monumento al pari della Tour Eiffel.

